今回のトピックはこちら
① 製薬会社から薬局まで、国が取り引きを把握
② DX加算 アメ(加算)の設定に四苦八苦
③ コロナワクチンの定期接種10月1日より開始
薬剤師の“わ”ニュ~スです😆
先週一週間(7/15~7/21)の出来事の中から、「薬剤師」に関係がある記事について、編集者の独断と偏見でピックアップして毎週月曜日の朝8時ごろに配信します❗️
独断と偏見なのでご意見は受け付けません!
すき間時間を利用して、サクッと先週一週間の情報をGETしましょう!
※ニュースの情報をご活用される場合は、必ず皆さんの責任の元で情報を取得し、日々の業務にご活用ください
スポンサー&協賛企業・団体のご紹介!
薬剤師の“わ”を応援して下さる企業や団体様のお力添えにより、毎回のセミナー運営やその他の活動が行えています!
① 製薬会社から薬局まで、国が取り引きを把握
厚生労働省は、医薬品の在庫状況が把握できるシステムを2027年にも運用開始するようです。
#3年後?
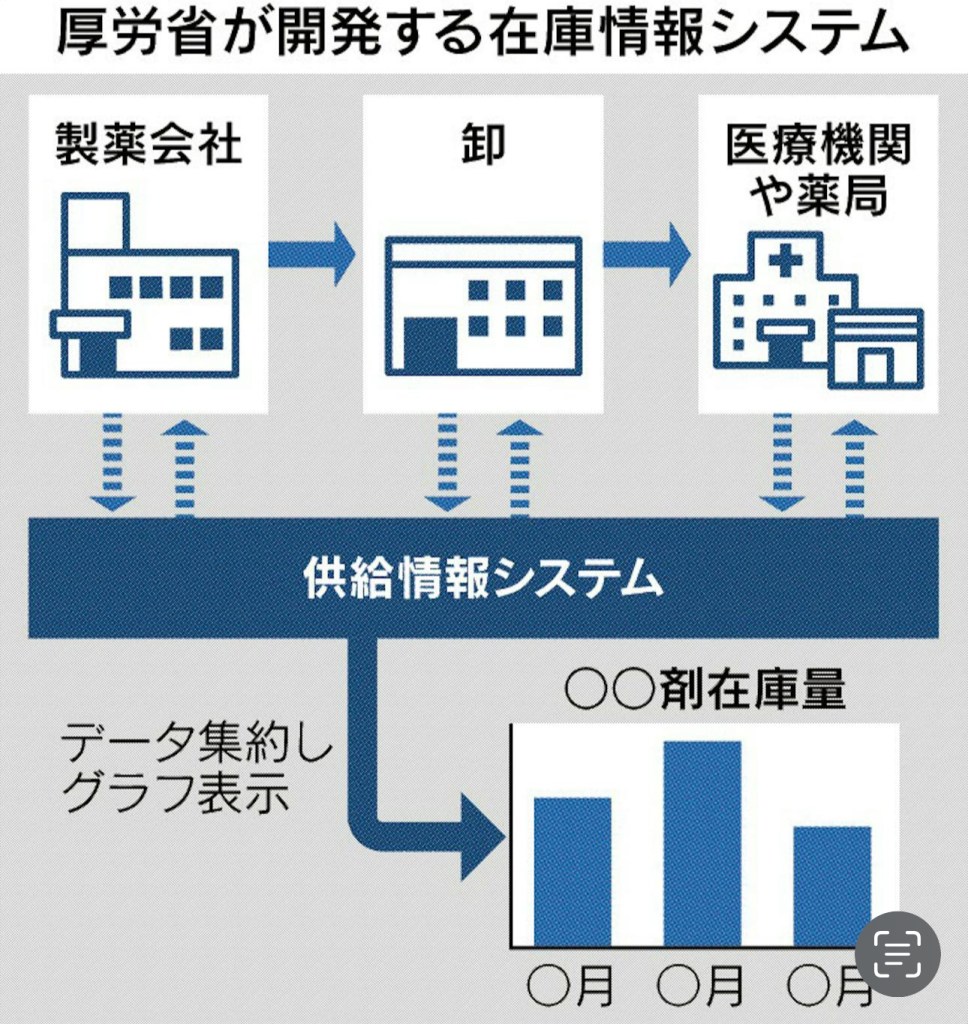
上図)2024年7月17日付、日本経済新聞より
国内の医薬品の在庫状況を一括で把握できるシステムのようで、そのシステムを使うと医薬品の入荷予定が分かるとのこと
医療機関や薬局など事業者の過度な発注や在庫の積み増しを避けられると、厚生労働省は考えているようですが…
過度な発注や在庫の積み増しが減りますかね?🤔
逆に入荷予定を確認できることで、入り難いことが分かれば、買い増しに繋がるのでは???
#目的は別にあるのでは?
アメリカでは、ブロックチェーン技術を使って、製薬会社→卸→医療機関や薬局までのすべての取り引きの流れを管理しているようです。
日本も医薬品の取り引きの流れをすべて把握したいんでしょうね~😅
詳しくはこちら
・薬の在庫把握、厚労省がシステム開発へ 供給不安に対応(日経新聞:2024年7月17日)
②DX加算 アメ(加算)の設定に四苦八苦
今年の10月から「利用率」が求められることになるDX加算(医療DX推進体制整備加算)
何%になるのかな~と、皆さん思っていると思いますが
今回、「案」ということですが、具体的な数字が発表されました😆
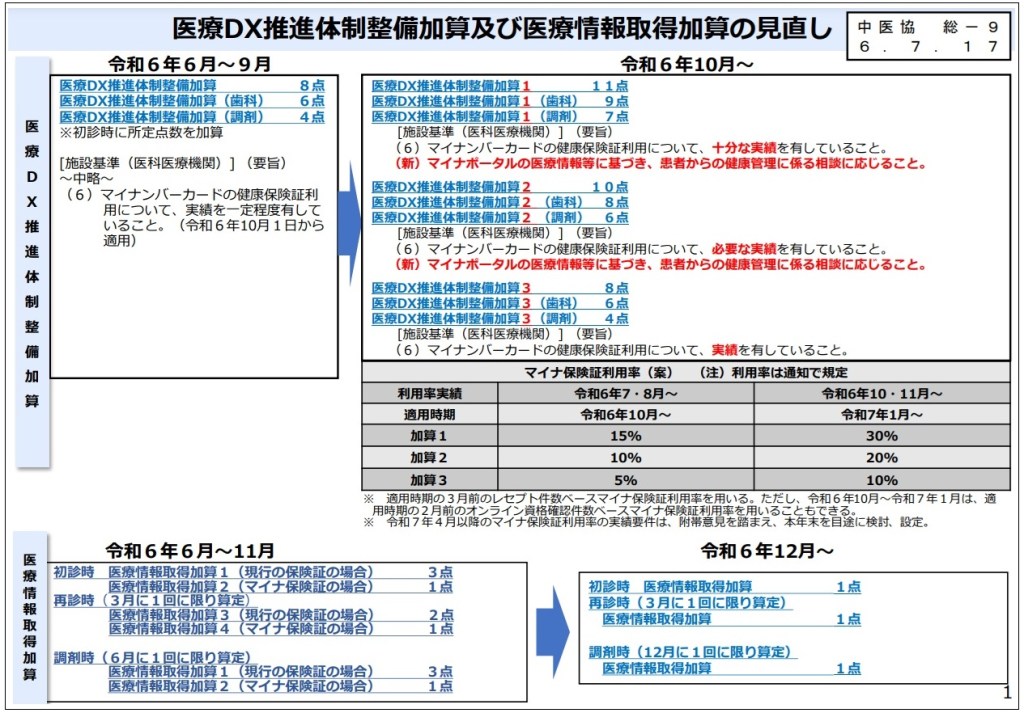
現在、DX加算(調剤)は4点の1区分ですが、10月からは利用率に合わせて加算1~3と3区分になります。
#10月から変更!
そして、利用率は「令和6月10~」と「 令和7年1月~」では異なります。
<令和6月10月~>
加算1:7点(15%)
加算2:6点(10%)
加算3:4点(5%)
<令和7年1月~>
加算1:7点(30%)
加算2:6点(20%)
加算3:4点(10%)
利用率の算出は、「適用時期の3月前のレセプト件数ベースマイナ保険証利用率」となります。
例えば10月の場合は、「7月マイナ保険証利用数/7月レセプト件数」ということでしょうか?🤔
但し書きで、R6年10月~R7年1月までは2月前の実績を用いても良いとのことなので
10月の場合は、「7月 0r 8月のマイナ保険証利用数/同月のレセプト件数」ということでしょうか
#2月分チャンスがあるってことですね!
R7年4月以降は、また検討されるようです😆
#アメの設定が難しいですねw
それ以外に、マイナ保険証の利用で点数が変わる医療情報取得加算ですが、令和6年12月から12ヶ月に1回限り1点算定に変更になります。
#なんで病院、クリニックは3ヶ月なの?
6ヶ月に1回→12ヶ月に1回になり、1点に統一されます。
#あまり影響しないけど、一応減算ですね
国はマイナンバーカードの保有率と利用率を上げたいでしょうから、DX加算はそれに影響されることになるのでしょうが😅
詳しくはこちら
・中央社会保険医療協議会 総会(第592回)議事次第
③ コロナワクチンの定期接種10月1日より開始
最近、コロナウイルスに感染した患者さんが増えだしている印象がありますね!
#実際に増えていますが
厚生労働省は、10月1日をめどに新型コロナウイルスの定期ワクチン接種を開始します。
定期接種の対象者は
①65歳以上の高齢者
②60歳から64歳の重症化リスクが高い人(心臓や腎臓、呼吸器に機能障害がある方)
ワクチン接種の自己負担額は自治体によって異なるようですが、国が接種1回当たり8,300円を各地の自治体に助成することで、最大7,000円になるようにするようです。
65歳未満の方は任意接種となるので、原則として全額自己負担となります。
クリニックの先生の話だと
最近、コロナの患者さんが増えてきたけど、第5類に移行したことで点数も下がって(外来感染対策向上加算+20点/回)、隔離などに人を避けられない!と話されていました。
第5類に移行したことで、コロナはそれほど注目はされていませんが、実際の医療現場では着実に増えているようです😌
④ 最後にお願い
薬剤師の“わ”は、病院、薬局、企業に関係なく、薬剤師の繋がり「わ」を創りたいとの思いから、研修会や交流会を定期的に開催しています❗️
毎回のセミナーでは、日本薬剤師研修センター(PECS)の単位を取得していただけます😃
多くの方にセミナーや交流会にご参加いただくことが私たちの活動の源になりますので、ぜひ、研修会や交流会、オンラインセミナーのご参加をよろしくお願いします😆







